O que o professor precisa saber sobre refluxo
1. Tipos de refluxo gastroesofágico na criança
2. Os principais sintomas do refluxo são
3. Alguns sintomas respiratórios podem estar associados ao refluxo como:
4. Diagnóstico e tratamento do refluxo:
5. Confira abaixo algumas medidas que poderão reduzir o refluxo e prevenir complicações:
6. Medidas de prevenção relacionadas ao aleitamento:
7. Medidas gerais para alimentação de crianças:
8. Segurança do Cadeirão de alimentação:
Quando o assunto é o refluxo nas crianças, não são poucas as dúvidas e preocupações que surgem tanto pelos familiares quanto pelos profissionais que atuam na educação, afinal o problema além de chato pode ser sério. Então vamos entender melhor essa situação.
O refluxo gastroesofágico (RGE) é uma condição onde ocorre o retorno do conteúdo gástrico para o esôfago (órgão que liga a garganta ao estômago).
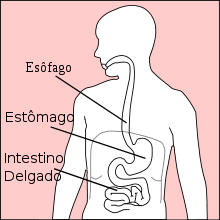
Fonte: commons wikimedia
A doença do refluxo gastresofágico (DRGE) é habitualmente definida como a presença de sintomatologia ou complicações do RGE, e não está restrita a regurgitações ou vômitos, frequentemente acompanha outros sintomas.
O refluxo pode afetar adultos e crianças e estima-se que a doença acometa aproximadamente 12% da população brasileira.
Vale ressaltar que todas as pessoas, incluindo crianças e adultos apresentam um pouco de refluxo em algum momento do dia (principalmente após as refeições), isso ocorre em períodos curtos considerados normais.
O refluxo pode se apresentar de duas maneiras, o refluxo gastroesofágico do adulto, e o refluxo gastroesofágico da criança. Habitualmente na criança os sintomas do refluxo aparecem nos primeiros meses de vida e melhoram até 12 a 24 meses, na maioria dos casos, já no adulto aparece mais tardiamente, tem sintomas persistentes e quase sempre necessita de tratamento, caracterizando a doença do refluxo gastroesofágico (DRGE).
1. Tipos de refluxo gastroesofágico na criança
O refluxo na criança pode ocorrer de três maneiras diferentes, divide-se em:
1. Refluxo fisiológico
2. Refluxo patológico
3. Refluxo oculto
O refluxo fisiológico ocorre devido a imaturidade dos mecanismos de barreira antirrefluxo, como por exemplo, podemos citar a válvula que fica entre o estômago e o esôfago, que impede o retorno dos alimentos.
Este refluxo é caracterizado pela regurgitação que ocorre após a alimentação do bebê, podendo acontecer com alimentos líquidos ou sólidos. Surge nos primeiros meses de vida e pode chegar até os dois anos de idade, na maioria dos casos, a frequência da regurgitação diminui após os seis meses, coincidindo com a introdução de alimentos mais sólidos e a posição mais ereta da criança.
No refluxo patológico não ocorre a melhora da regurgitação e do vômito após os seis meses de vida, podendo aparecer outros sinais e sintomas como: choro excessivo, irritabilidade, distúrbio do sono, agitação, dor abdominal e recusa da alimentação.
E por último, temos o refluxo oculto, neste caso existe também o retorno do conteúdo gástrico, porém ele não é exteriorizado pela boca, segue por “outros caminhos”, como por exemplo, para as vias respiratórias, neste caso além do bebê ter a clássica queimação, ele também poderá apresentar outros sintomas, como: otites, sinusites e pneumonias de repetição.
O diagnóstico pode ser feito através da endoscopia ou da Esôfago Estômago Duodenograma, porém como são dois exames muito invasivos, o diagnóstico médico é realizado através do relato dos pais e do exame físico feito no bebê.
Podemos salientar que, quanto menor é a idade da criança, os sintomas podem se tornar mais inespecíficos, por esse motivo a Sociedade Brasileira de Pediatria recomenda aos pais que procurem a orientação do pediatra, se observarem que a criança se torna mais irritada, chorosa, ganhe pouco peso ou perca peso.
Você pode gostar:
Alergia alimentar e reação alérgica: o que a escola precisa saber.
Intoxicação na infância, saiba o que fazer.
2. Os principais sintomas do refluxo são:
- Vômitos e regurgitações
- Anemia
- Falta de apetite
- Dificuldade de ganho de peso ou perda de peso
- Irritabilidade
- Enjoo
- Aftas, soluço e halitose
3. Alguns sintomas respiratórios podem estar associados ao refluxo como:
- Chiado
- Ronquidão
- Asma
- Tosse crônica
- Engasgos
- Pigarro
- Otites, sinusites e faringites
Esses sintomas podem atrapalhar a alimentação e sono dos bebês, o que favorece a irritabilidade e choro.
4. Diagnóstico e tratamento do refluxo:
Após uma investigação médica criteriosa, correlacionando sintomas, exame clínico, exames de diagnóstico (se houver), idade e probabilidade de se evitar consequências negativas para a criança, o tratamento será direcionado pelo médico pediatra, podendo ser medicamentoso ou não.
Orientações para mudanças no estilo de vida e readequação da dieta, também fazem parte do tratamento, Essas mudanças no estilo de vida dos pais/cuidadores e das crianças, poderão auxiliar na prevenção das complicações do refluxo, isso vale tanto para as crianças que apresentam o refluxo gastroesofágico fisiológico quanto aquelas que apresentam a doença do refluxo.
5. Confira abaixo algumas medidas que poderão reduzir o refluxo e prevenir complicações:
6. Medidas de prevenção relacionadas ao aleitamento:
- Até os 6 meses de vida o único alimento indicado para bebês é o leite materno;
- Não ficar balançando o bebê no colo após as mamadas;
- Aguardar alguns minutos para o bebê arrotar, isso poderá levar algum tempo, o arroto vai depender da quantidade de ar que o bebê engoliu durante a mamada;
- O bebê deverá estar na posição semi-elevado para a mamada e elas deverão ser fracionadas;
- Não vestir roupas apertadas no bebê principalmente durante as mamadas;
- Observar se a fralda está apertando a barriga do bebê;
- Se ocorrer o vômito aguardar pelo menos 30 minutos para oferecer novamente o leite ou o alimento;
- Sobre o intervalo entre a mamada e a colocação do bebê para dormir, seguir a orientação do pediatra que poderá variar de 20 a 40 minutos (dependerá do tipo e gravidade do refluxo), neste período mantê-lo na posição ereta para que o leite se acomode no estômago e facilite a digestão;
Você pode gostar:
E-book: A importância de conhecer sobre primeiros socorros.
Modelo de circular sobre a H1N1.
7. Medidas gerais para alimentação de crianças:
- As mamadeiras deverão ser oferecidas quando a criança estiver na posição semi-elevada.
- Seguir sempre a orientação do pediatra e nutricionista a respeito de espessantes (produtos que engrossam o leite e outros líquidos), esses produtos não são recomendados para bebês prematuros nem para crianças com sobrepeso, além de demonstrarem poucos benefícios para crianças em aleitamento materno.
- Readequação da dieta conforme a idade da criança, sempre seguindo as orientações do pediatra e nutricionista: alguns alimentos não são indicados como: café, chá, chocolate e alimentos gordurosos e algumas fórmulas infantis poderão ser substituídas.
- Evitar a exposição da criança ao tabaco (o tabaco interfere nos mecanismos naturais antirrefluxo).
- A forma mais segura de alimentar crianças é na posição semi-elevada, isso favorece a redução do refluxo e minimiza o risco de engasgo. Para crianças que já sentam sem apoio e possuem equilíbrio suficiente para não tombar as refeições podem ser oferecidas em cadeirão de alimentação.
8. Segurança do Cadeirão de alimentação:
- A crianças deverá utilizar o cadeirão para alimentação quando já estiver sentando sem apoio. A partir do quinto e sexto mês, a criança começa progressivamente a sentar sem apoio, por conta do seu desenvolvimento nas condições de equilíbrio do tronco;
- A etapa de desenvolvimento motor onde já senta sem apoio é classificada entre o 7º. e 10º. Mês de vida;
- A norma técnica da ABNT para cadeirões é a 15991-1:2011;
- Verifique na embalagem da cadeira a faixa etária a que se destina;
- Verifique se não há rebarbas ou partes cortantes visíveis;
- As cadeiras altas não devem conter rodas e deverá possuir uma base ampla e estável;
- Recomenda-se que a criança sempre esteja presa pelo cinto de segurança (de 5 pontos);
- Segundo a norma ABNT 15991-1:2011, as cadeiras altas são destinadas para crianças de até 15 kg;
- O cadeirão não poderá conter partes pequenas que possam ser engolidas pelas crianças nem material tóxico na composição de suas partes;
- Os dispositivos para ajuste devem ser inoperantes pelas crianças quando estiver sentada;
- Para evitar deslizamento da criança por baixo da bandeja, o cadeirão deverá conter uma faixa larga localizada entre as pernas;
- A bandeja deverá ser presa ao encosto para que não forme espaços ou vãos;
- É recomendado apoio para os pés;
- Não permitir que a criança fique de pé no cadeirão;
- Não deixar a criança sozinha ou dar-lhe as costas, mesmo que por alguns instantes, enquanto ela estiver no cadeirão;
- Não permitir que crianças maiores brinquem ou tentem subir no cadeirão;
- Ajudar a criança a entrar, sentar-se e sair do cadeirão;
- Afivelar o cinto assim que sentar a criança;
- Se o modelo for dobrável, recomenda-se testá-lo antes para verificar se está firme;
- Colocar o cadeirão de costas para a parede preferencialmente para que se movimente o mínimo possível;
- Não posicionar o cadeirão próximo a eletrodomésticos, bancadas, pias, mesas, as crianças poderão se apoiar e empurrar essas superfícies com os pés ou mãos e virar o cadeirão;
Conheça nossas formações e assessoria sobre saúde e segurança escolar, acesse o portfólio aqui.

9. Posição segura para dormir:
Outra questão importante é a posição da criança na hora de dormir, através de estudos científicos ficou comprovada que a posição prona (barriga para baixo) é a melhor posição para dormir para as pessoas com a DRGE, porém essa posição não é recomendada para crianças menores de 1 ano pelo risco de morte súbita do bebê.
A Academia Americana de Pediatria e o Ministério da Saúde Brasileiro recomenda o seguinte posicionamento da criança até um ano para dormir, tanto para bebês sem refluxo como para portadores da DRGE:
- Posição supina (barriga para cima);
- Posicionar o lençol/coberta abaixo das axilas do bebê (para que ele não escorregue para baixo da coberta), não exagerar na quantidade de coberta;
- Não colocar rolinhos, brinquedos ou protetores no berço;
- Para bebês com refluxo é comum os pediatras recomendarem a elevação da cabeceira, embora alguns estudos controlados não tenham demonstrado que essa posição é benéfica para menores de um ano;
- Utilizar um colchão firme (nem duro nem mole demais);
- Já para adolescentes e adultos com diagnóstico de “doença do refluxo gastroesofágico”, a posição recomendada é dormir de lado (esquerdo) com a cabeceira elevada;

Receba nossas publicações e mantenha-se atualizado sobre saúde e segurança na escola. Cadastre-se aqui.

Letícia Spina Tapia
Enfermeira e Fisioterapeuta, Mestre no Ensino em Ciências da Saúde, Responsável Nacional pelo Programa Escola Segura
Publicado em:02/03/2015
Revisado em:17/04/2017
Referências:
- FERREIRA, T.C.; et al. Gastroesophageal reflux disease: exaggerations, evidence and clinical practice. J Pediatr. 2014, 90(2):105-118.
- CONSELHO NACIONAL DE SAÚDE. Dormir de barriga para cima é mais seguro. Pastoral da Criança, 2009. [Internet], disponível em: http://conselho.saude.gov.br/ultimas_noticias/2009/23_jun_barriga.htm
- O que fazer para o bebê arrotar? Alimentação do bebê, 2013. [Internet], disponível em: http://www.nestlebebe.pt/alimentacao-do-bebe/pequenos-problemas-digestivos/o-que-fazer-para-o-bebe-arrotar
- SOCIEDADE BRASILEIRA DE PEDIATRIA. Quando o refluxo se torna doença? Departamento Científico de Gastroenterologia da SBP, Conversando com o Pediatra, 2014. [Internet], disponível em: http://www.conversandocomopediatra.com.br/website/paginas/materias_gerais/materias_gerais.php?id=192&content=detalhe
- SOCIEDADE BRASILEIRA DE PEDIATRIA. O que é refluxo? Departamento Científico de Gastroenterologia da SBP, Conversando com o Pediatra, 2014. [Internet], disponível em: http://www.conversandocomopediatra.com.br/website/paginas/materias_gerais/materias_gerais.php?id=189&content=detalhe
- MOON, R.Y.; FU, L.Y. Sudden Infant Death Syndrome. Pediatrics in Review, 2007, 28(6): 209-214. [Internet], disponível em: http://pedsinreview.aappublications.org/content/28/6
- NUNES, M.L. Síndrome da Morte Súbita do Lactente: Aspectos Epidemiológicos, Fisiopatologia e Prevenção. Sociedade Brasileira de Pediatria, Documento científico do Departamento de Neurologia, 2003. [Internet], disponível em: http://www.sbp.com.br/img/documentos/doc_sindrome_msl.pdf
- NUNES, ML.L; et al. Síndrome da morte súbita do lactente: aspectos clínicos de uma doença subdiagnosticada. Jornal de Pediatria, 2001, 77(1): 29-34. [Internet], disponível em: http://www.scielo.br/pdf/jped/v77n1/v77n1a09.pdf
- CARPENTER, R. et al. Bed sharing when parents do not smoke: is there a risk of SIDS? An individual level analysis of five major case–control studies. BMJ Open, 2013, 3(5): 1-11. [Intermet], disponível em: http://bmjopen.bmj.com/content/3/5/e002299.abstract
- NORTON R.C.; PENNA, F. J. Refluxo Gastroesofágico. Jornal de Pediatria – Vol. 76, Supl.2, 2000
- ASSOCIAÇÃO BRASILEIRA DE NORMAS TÉCNICAS – ABNT NBR 15991-1:2011, Cadeiras altas para crianças – Parte 1: Requisitos de segurança, ABNT, 2011.


Muito obrigada por tantas informações importantes. Sou uma vovó que gosta de se atualizar e tirar dúvidas neste site.
Gostei muito do site! Parabens! Saude escolar é muito importante!
Agradecemos pelo seu comentário Daiana!
Também consideramos a saúde escolar uma prioridade!
Um abraço.
Eu gostaria de receber dicas amei a material de vcs !!!
Parabéns muito bom eu gostaria de receber material muito bom !!!
Olá Vanessa, agradecemos pelo seu comentário.
Realizamos a sua inscrição em nossa newsletter mensal, você receberá um e-mail por mês com nossas publicações!
Um abraço.